 Warum nicht von den Erfahrungen anderer profitieren? Wir haben einige Mikroimmuntherapie Erfahrungen in einem Artikel zusammengefasst, damit Du Dir einfach ein Bild von der sanften Komplementärtherapie machen kannst.
Warum nicht von den Erfahrungen anderer profitieren? Wir haben einige Mikroimmuntherapie Erfahrungen in einem Artikel zusammengefasst, damit Du Dir einfach ein Bild von der sanften Komplementärtherapie machen kannst.
Bei welchen Krankheiten wurde die sanfte Methode eingesetzt? Was hat sich verändert? Wie geht es den Menschen heute? Am Ende des Artikels haben wir Studien verlinkt, wenn Du noch mehr über Wirkungsweise und Wirksamkeit der Mikroimmuntherapie nachlesen möchtest. Außerdem sind wir sehr an Deinen Erfahrungen und Geschichten zur Mikroimmuntherapie interessiert!
Inhaltsverzeichnis
- Kurz und bündig: die Mikroimmuntherapie
- Mehr zur Mikroimmuntherapie erfahren – Experten finden
- Was sagen unsere Patient:innen?
- Was berichten unsere Therapeut:innen?
- Mikroimmuntherapie Erfahrungen – erzähle uns Deine Geschichte!
- Studien zur Mikroimmuntherapie
Kurz und bündig – ein Überblick zur Mikroimmuntherapie
Zunächst möchten wir uns in Erinnerung rufen, was die Mikroimmuntherapie genau ist und wie sie durchgeführt wird. Die Mikroimmuntherapie ist eine sanfte Form der Immuntherapie, die mit niedrigen Dosierungen (low dose und ultra-low dose) arbeitet. Mithilfe natürlicher Komponenten wie Zytokinen (körpereigene Botenstoffe) und spezieller Nukleinsäuren zielt das Verfahren darauf ab, die Abläufe im Immunsystem wieder ins Gleichgewicht zu bringen. Insbesondere überschießende Entzündungsprozesse oder unzureichende Immunantworten, die jeweils durch ein fehlerhaftes Immunsystem ausgelöst werden können, sollen auf diese Weise reguliert und „korrigiert“ werden.
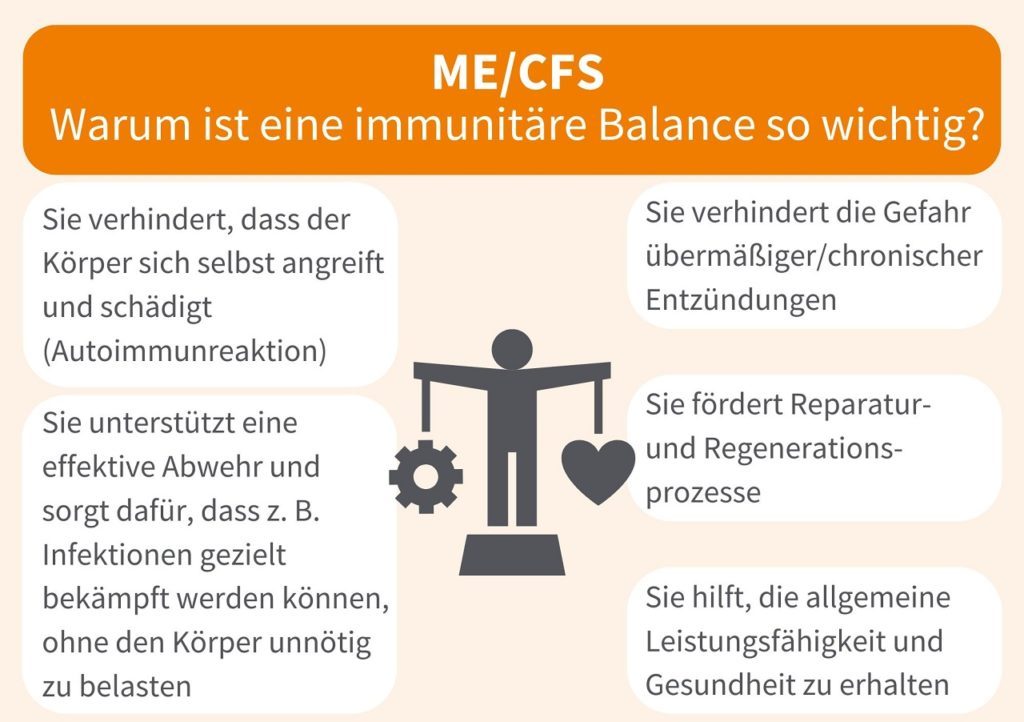
Doch wofür ist ein intaktes Immunsystem überhaupt wichtig?
Unglaublich viele Vorgänge im Körper sind eng mit der Immunabwehr verknüpft. Kommt es in diesem komplexen und fein aufeinander abgestimmten System zu Störungen, kann sich das auf vielfältige Weise bemerkbar machen. Neben klassischen Infektionen wie Erkältungen können sich auch Hauterkrankungen, Autoimmunerkrankungen, Magen-Darm-Probleme, Zahnprobleme, neurologische Erkrankungen, psychische Erkrankungen und sogar Krebs entwickeln.
Die Mikroimmuntherapie verfügt über verschiedene, auf die einzelnen Anwendungsgebiete spezialisierte Formeln, um direkt an der Ursache – dem aus dem Gleichgewicht geratenen Immunsystem – gezielt helfen zu können.

Mehr zur Mikroimmuntherapie erfahren – die Therapeutenliste
Du suchst weitere Informationen zur Mikroimmuntherapie und möchtest Dich persönlich beraten lassen? Dann nutze die MeGeMIT-Online-Suche, um Expertinnen und Experten in Deiner Nähe zu finden. In der Therapeutenliste findest Du schnell und übersichtlich alle Mikroimmuntherapeutinnen und -therapeuten mit ihren Kontaktdaten. Bei Fragen kannst Du Dich auch gern an die MeGeMIT wenden, die Dir weiterhelfen und Dich auf Wunsch an eine Expertin oder einen Experten vermittelt.
Mikroimmuntherapie Erfahrungen: Was sagen Patient:innen zur MIT?
In dieser Rubrik berichten Patient:innen über ihre Erfahrungen mit der Mikroimmuntherapie. Wie hat die Mikroimmuntherapie geholfen? Was ist heute wieder möglich, was vor der Therapie undenkbar war?
Inge Fröller litt drei Jahre lang unter starken Schmerzen im Großzehengrundgelenk. Ursache waren ein Hallux rigidus und ein schmaler Gelenkspalt. „Mein Alltag war dadurch sehr eingeschränkt, da ich meine liebsten Hobbys wie Laufen und Wandern nur mit Schmerzen ausüben konnte. Längere Bergtouren waren nur mit Schmerzmitteln möglich“, berichtet sie. Mit der Mikroimmuntherapie änderte sich das: Die Behandlung dauerte etwa drei Monate. Danach waren die Schmerzen verschwunden. „Ich bin nun schon seit zwei Jahren schmerzfrei und genieße es, selbst nach langen Laufdistanzen, nur die Müdigkeit in den Beinen zu spüren.“ Aufgrund dieses Therapieerfolgs nutzt Frau Fröller die Mikroimmuntherapie heute auch zur Behandlung anderer kleinerer Beschwerden.

Frau M. Bucher (65 Jahre) litt unter heftigen COVID-Symptomen: starker Husten, Atemnot, Gelenkschmerzen, Trancezustände, Verlust des Geruchssinns. Zur Unterstützung erhielt Frau Bucher die Mikroimmuntherapie, die sie selbst als eine Art „Stärkungsmittel“ für sich beschreibt. Sie sagt: „Ich habe das Gefühl, dass die Mikroimmuntherapie die Genesung beschleunigt hat! Und demnach bin ich dankbar, dass mir diese Präparate zum richtigen Zeitpunkt gegeben wurden! Heute fühle ich mich zuweilen müde und der Hustenreiz kommt manchmal zurück. Ansonsten geht es mir sehr gut. Alle Werte sind im grünen Bereich und ich kann wieder meinen Hobbys nachgehen.“

Auch Herr W. Bucher (77 Jahre) wurde nach seiner Frau positiv auf COVID getestet. Zuvor hatte er bereits vorbeugend die Mikroimmuntherapie eingenommen. Er berichtet: „Trotz eines positiven Testergebnisses entwickelte ich nicht nur keine COVID-Symptome, sondern fühlte mich energievoller, mit offeneren Sinnen. Jetzt bin ich nach wie vor gesund und sehr dankbar darüber!“

Klassisches Ballett belastet vor allem die Füße und Gelenke. Bei Leander Rebholz wurde ein Knochenmarködem im Knöchel festgestellt, das starke Schmerzen verursachte. Nachdem die üblichen homöopathischen Mittel keinen Erfolg brachten, informierten sich Leander und seine Mutter über die Mikroimmuntherapie. Bereits nach zehntägiger Therapie waren die Schmerzen verschwunden – heute nimmt Leander die Mikroimmuntherapie auch vorbeugend vor seinen Auftritten.

Petra K. freut sich, dass sie die Frühlingszeit nun unbeschwert genießen kann. Jahrelang litt sie unter starkem Heuschnupfen, der selbst mit einer Hyposensibilisierung nur minimal gelindert werden konnte. Mithilfe der Mikroimmuntherapie bekam Petra K. ihre Allergie schließlich in den Griff und fühlt sich erleichtert:„Nach einem Monat konnte ich die verschriebenen Antihistaminika, die stets eine starke Müdigkeit verursachten, absetzen.“
 Auch in der Tiermedizin kann die Mikroimmuntherapie eine sinnvolle und wirksame Unterstützung sein. Hündin Paula (13 Jahre) liebt das Wasser und springt in noch so kalte Fluten. Das führt in ihrem Alter häufiger zu Erkältungen.
Auch in der Tiermedizin kann die Mikroimmuntherapie eine sinnvolle und wirksame Unterstützung sein. Hündin Paula (13 Jahre) liebt das Wasser und springt in noch so kalte Fluten. Das führt in ihrem Alter häufiger zu Erkältungen.
Besitzerin Catharina nutzt selbst die Mikroimmuntherapie zur Unterstützung ihrer Gesundheit und hat sie auch bei ihrer Hündin erfolgreich angewendet: „Bereits nach wenigen Tagen war sie wieder komplett fit und hat sich seitdem auch nicht mehr erkältet. Ich bin begeistert.“
➤ Mehr Erfahrungen und Kommentare von Patient:innen findest Du unter diesem Link.
Expertenstimmen: Das sagen Therapeut:innen zur Mikroimmuntherapie
Lies hier, was Ärzte und Therapeuten an der Mikroimmuntherapie schätzen, wie sie selbst die Mikroimmuntherapie anwenden und welche positiven Erfahrungen sie in ihrem Praxisalltag gemacht haben.
 Dr. Teresa Thaler ist Ärztin für Allgemeinmedizin in Wien mit den Therapieschwerpunkten Ganzheitsmedizin, klassische Homöopathie und Osteopathie. Bei all ihren Behandlungen legt sie besonderen Wert auf die Salutogenese, also die Förderung der körpereigenen Selbstheilungskräfte durch einen gesunden Lebensstil und minimale Heilungsimpulse. Die Mikroimmuntherapie ist für Dr. Thaler der optimale Ansatz, um diese Selbstheilungskräfte zu stärken.
Dr. Teresa Thaler ist Ärztin für Allgemeinmedizin in Wien mit den Therapieschwerpunkten Ganzheitsmedizin, klassische Homöopathie und Osteopathie. Bei all ihren Behandlungen legt sie besonderen Wert auf die Salutogenese, also die Förderung der körpereigenen Selbstheilungskräfte durch einen gesunden Lebensstil und minimale Heilungsimpulse. Die Mikroimmuntherapie ist für Dr. Thaler der optimale Ansatz, um diese Selbstheilungskräfte zu stärken.
 Ulrike Linz-Haeunke Ulrike Linz-Haeunke ist froh, dass sie dank der Mikroimmuntherapie ihren Beruf weiter ausüben kann. Nach einer missglückten Karpaltunnel-Operation und weiteren erfolglosen Therapien litt sie mehrere Monate unter starken Entzündungen im Operationsbereich. Auch die psychische Belastung schränkte sie stark ein und minderte ihre Leistungsfähigkeit.
Ulrike Linz-Haeunke Ulrike Linz-Haeunke ist froh, dass sie dank der Mikroimmuntherapie ihren Beruf weiter ausüben kann. Nach einer missglückten Karpaltunnel-Operation und weiteren erfolglosen Therapien litt sie mehrere Monate unter starken Entzündungen im Operationsbereich. Auch die psychische Belastung schränkte sie stark ein und minderte ihre Leistungsfähigkeit.
Durch die Mikroimmuntherapie gingen die Entzündungen, Schmerzen und Einschränkungen zurück. Nach der erfolgreichen Therapie bei sich selbst nahm Ulrike Linz-Haeunke die Mikroimmuntherapie auch für ihre Patienten in ihr Repertoire auf: „Aktuell arbeite ich damit weiter, um die restlichen Nervenproblematiken zu reduzieren. Heute bin ich mit mehrjähriger Erfahrung begeisterte Mikroimmuntherapeutin und kann auf viele schöne Erfolge bei meinen Patienten zurückblicken.“
 Bereits seit 1981 integriert Dr. Wolfgang Spiller in seiner Praxis neue und schonende Diagnose- und Therapieverfahren. Seit mehr als 25 Jahren ist die Mikroimmuntherapie ein Kernstück seiner Behandlung: „Konnte ich bis dahin das Immunsystem nur auf unspezifische Weise beeinflussen, bin ich heute in der Lage, die Abwehrfunktionen des Körpers viel genauer und effizienter zu regulieren. Dabei helfen mir eine ausgefeilte Diagnostik und die speziell für die Mikroimmuntherapie entwickelten Präparate. In der Therapie bin ich dadurch heute viel zielgenauer. Dank der Erkenntnisse der Mikroimmuntherapie durfte ich inzwischen unzählige Patienten erfolgreich auf ihrem Weg der Gesundung begleiten.“
Bereits seit 1981 integriert Dr. Wolfgang Spiller in seiner Praxis neue und schonende Diagnose- und Therapieverfahren. Seit mehr als 25 Jahren ist die Mikroimmuntherapie ein Kernstück seiner Behandlung: „Konnte ich bis dahin das Immunsystem nur auf unspezifische Weise beeinflussen, bin ich heute in der Lage, die Abwehrfunktionen des Körpers viel genauer und effizienter zu regulieren. Dabei helfen mir eine ausgefeilte Diagnostik und die speziell für die Mikroimmuntherapie entwickelten Präparate. In der Therapie bin ich dadurch heute viel zielgenauer. Dank der Erkenntnisse der Mikroimmuntherapie durfte ich inzwischen unzählige Patienten erfolgreich auf ihrem Weg der Gesundung begleiten.“
 Dr. Joyce El Hokayem freut sich mit einer ihrer Patientinnen, die nach jahrelangem Haarausfall endlich eine wirksame Therapie gefunden hat. Nach der Behandlung mit der Mikroimmuntherapie verbesserte sich der Haarwuchs innerhalb von sechs Monaten deutlich.„Neun Monate später wuchsen alle ihre Haare wieder nach. Nachdem ich die erste Mikroimmuntherapie-Formel abgesetzt hatte, empfahl ich ihr, zwei weitere Formeln weiterhin abwechselnd zu nehmen. Sie fühlt sich jetzt viel besser und hat sich sogar beim Friseur die Haare schneiden lassen“, berichtet Dr. Joyce El Hokayem.
Dr. Joyce El Hokayem freut sich mit einer ihrer Patientinnen, die nach jahrelangem Haarausfall endlich eine wirksame Therapie gefunden hat. Nach der Behandlung mit der Mikroimmuntherapie verbesserte sich der Haarwuchs innerhalb von sechs Monaten deutlich.„Neun Monate später wuchsen alle ihre Haare wieder nach. Nachdem ich die erste Mikroimmuntherapie-Formel abgesetzt hatte, empfahl ich ihr, zwei weitere Formeln weiterhin abwechselnd zu nehmen. Sie fühlt sich jetzt viel besser und hat sich sogar beim Friseur die Haare schneiden lassen“, berichtet Dr. Joyce El Hokayem.
Weitere Erfahrungsberichte von Therapeutinnen und Therapeuten kannst Du hier nachlesen.
Deine Mikroimmuntherapie-Erfahrung – erzähle uns Deine Geschichte!
Wir freuen uns immer darüber, zu hören, wie die Mikroimmuntherapie nicht nur Beschwerden lindern konnte, sondern auch zu neuer Lebensfreude beigetragen hat. Falls Du selbst mit der Mikroimmuntherapie Erfahrungen gemacht hast und diese weitergeben möchtest, dann schick uns doch bitte Deine Geschichte und Tipps! Du kannst Dich sowohl melden, wenn Du selbst Patient bist, als auch wenn Du als Therapeut oder Gesundheitskraft einen Fall vortragen möchtest. Denn für Interessierte sind Erfahrungsberichte wie Deiner äußerst hilfreich.
Du kannst Deine Erfahrungen ganz einfach über dieses Formular einsenden.
Studien zur Mikroimmuntherapie
Seit mehr als 20 Jahren werden regelmäßig Untersuchungen und Studien durchgeführt, um die Wirkungsweise und Sicherheit der Mikroimmuntherapie zu klären. Wir haben die Studienlage vom Jahr 2000 bis heute in einer Übersicht zusammengestellt und verlinkt. Auf der Seite findest Du die Originalstudien und erhältst so einen tieferen Einblick in die Funktion und Bedeutung der Zytokine sowie in die Wirkungsweise der einzelnen Formeln der Mikroimmuntherapie.
Hier kommst Du zur Seite „Studienlage“.
Kontaktiere die MeGeMIT bei Fragen zur Mikroimmuntherapie. Bitte beachte: Die getroffenen Aussagen zu Indikationen und Wirksamkeit beruhen auf den Erfahrungen der praktizierenden Mikroimmuntherapeuten.
Bild: © Canva





















 Krebs hat viele Gesichter und ist eine ernstzunehmende Krankheit. Je nach Krebsart lassen sich Tumoren jedoch oft gut behandeln, vor allem in frühen Stadien. Krebsprävention und Früherkennung spielen daher eine sehr wichtige Rolle. Darüber hinaus ist die Krebsforschung breit aufgestellt und setzt alles daran, diese häufig heimtückische Erkrankung in den Griff zu bekommen.
Krebs hat viele Gesichter und ist eine ernstzunehmende Krankheit. Je nach Krebsart lassen sich Tumoren jedoch oft gut behandeln, vor allem in frühen Stadien. Krebsprävention und Früherkennung spielen daher eine sehr wichtige Rolle. Darüber hinaus ist die Krebsforschung breit aufgestellt und setzt alles daran, diese häufig heimtückische Erkrankung in den Griff zu bekommen.


 Unser Körper benötigt täglich viel Energie für die unterschiedlichsten Aufgaben und Tätigkeiten wie Laufen, Denken oder die Aufrechterhaltung der Körpertemperatur. Doch wie und von wem wird diese Energie erzeugt? An dieser Stelle kommen ganz kleine Zellbestandteile ins Spiel, die aber eine gewaltige Aufgabe erfüllen: die Mitochondrien. Sie werden auch „Kraftwerke der Zelle“ genannt und sind die lebenswichtigen Energiezentren aller unserer Zellen.
Unser Körper benötigt täglich viel Energie für die unterschiedlichsten Aufgaben und Tätigkeiten wie Laufen, Denken oder die Aufrechterhaltung der Körpertemperatur. Doch wie und von wem wird diese Energie erzeugt? An dieser Stelle kommen ganz kleine Zellbestandteile ins Spiel, die aber eine gewaltige Aufgabe erfüllen: die Mitochondrien. Sie werden auch „Kraftwerke der Zelle“ genannt und sind die lebenswichtigen Energiezentren aller unserer Zellen. 


 Eine ➤
Eine ➤ 

 Hashtags wie #nichtgenesen #longcovid #genesenabernichtgesund füllen nach wie vor die Kanäle der Sozialen Medien. Zu Recht – schließlich leiden aktuell rund 65 Millionen Menschen an Long COVID.
Hashtags wie #nichtgenesen #longcovid #genesenabernichtgesund füllen nach wie vor die Kanäle der Sozialen Medien. Zu Recht – schließlich leiden aktuell rund 65 Millionen Menschen an Long COVID.


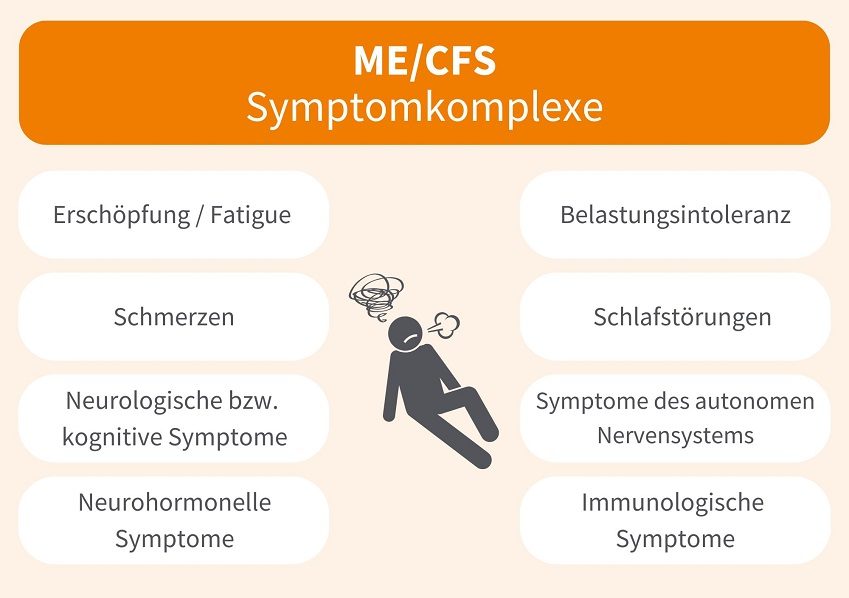
 Unser Körper leistet täglich eine Menge. Regelmäßige Pausen und Erholung sind daher wichtig, um neue Kraft zu tanken. Dennoch kennt vermutlich jeder das Gefühl von Erschöpfung und Antriebslosigkeit – zum Beispiel nach einem auspowernden Training oder in stressigen oder niedergeschlagenen Lebensepisoden. Bei
Unser Körper leistet täglich eine Menge. Regelmäßige Pausen und Erholung sind daher wichtig, um neue Kraft zu tanken. Dennoch kennt vermutlich jeder das Gefühl von Erschöpfung und Antriebslosigkeit – zum Beispiel nach einem auspowernden Training oder in stressigen oder niedergeschlagenen Lebensepisoden. Bei 

