
In unserer modernen Gesellschaft verzeichnen wir einen besorgniserregenden Anstieg sogenannter Lifestyle-Erkrankungen. Diese Krankheiten sind nicht einfach das Ergebnis genetischer Veranlagung oder unglücklicher Umstände, sondern oft auch das Produkt unseres Lebensstils – unserer Ernährung, Bewegungsgewohnheiten und Alltagsbelastungen. Meist ist eine Kombination verschiedener möglicher Ursachen erkennbar. Doch was viele nicht wissen, ist, dass unser Immunsystem eine Schlüsselrolle in der Entstehung und dem Verlauf dieser Erkrankungen spielt.
Das Immunsystem, unser körpereigener Abwehrmechanismus, interagiert auf komplexe Weise mit Umwelteinflüssen und entscheidet oft darüber, ob eine Krankheit Einzug hält oder nicht. Chronische Entzündungen, oft ein gemeinsamer Nenner dieser Krankheiten, sind ein direktes Resultat von Immunreaktionen, die durch ungesunde Lebensweise ausgelöst werden.
In diesem Artikel betrachten wir die acht häufigsten Lifestyle-Erkrankungen: Typ-2-Diabetes, Herz-Kreislauf-Erkrankungen, Fettleibigkeit, chronische Atemwegserkrankungen, das metabolische Syndrom, Autoimmunerkrankungen, Depressionen und Krebserkrankungen. Wir werden aufzeigen, wie sich diese Krankheiten in alarmierenden Zahlen präsentieren und welche bedeutende Rolle das Immunsystem in diesem Zusammenhang spielt. Tauche mit uns ein in die Zusammenhänge zwischen Deinem Lebensstil, Deiner Immunfunktion und deren Auswirkungen auf Deine Gesundheit.
Inhalt
- 1. Typ-2-Diabetes
- 2. Herz-Kreislauf-Erkrankungen
- 3. Fettleibigkeit (Adipositas)
- 4. Chronische Atemwegserkrankungen (COPD, Asthma)
- 5. Metabolisches Syndrom
- 6. Autoimmunerkrankungen
- 7. Depression und psychische Erkrankungen
- 8. Krebserkrankungen
- Fazit: Die Bedeutung der Immunbalance und das Potenzial der Mikroimmuntherapie
1. Typ-2-Diabetes
Das 422 Millionen-Risiko: Die globale Bedrohung und ihre Ursachen
Typ-2-Diabetes etabliert sich zunehmend als eine der bedeutendsten gesundheitlichen Herausforderungen unserer Zeit. Mit weltweit etwa 422 Millionen Betroffenen unterstreicht diese Zahl, wie weit verbreitet und bedrohlich diese Krankheit geworden ist.
Doch was macht Typ-2-Diabetes zu einem solch universellen Problem? Im Kern steht die Insulinresistenz, die sich oft als Folge chronischer entzündlicher Prozesse im Körper entwickelt. Diese Prozesse werden maßgeblich durch einen ungesunden Lebensstil gefördert – konkret durch eine unausgewogene, kalorienreiche Ernährung und Bewegungsmangel. Ein solcher Lebensstil trägt zu einer langfristigen, unterschwelligen Entzündung im Körper bei, die Insulinresistenz und damit verbundene Blutzuckerregulations-Probleme begünstigt. Diese Entzündungen steigern das Risiko nicht nur für Diabetes, sondern auch für zahlreiche Folgeerkrankungen wie Herz-Kreislauf-Erkrankungen.
Die Rolle des Immunsystems: Ansatzpunkte für neue Therapien
Bei der Entwicklung von Typ-2-Diabetes spielt das Immunsystem eine zentrale Rolle. Chronische Entzündungen, ausgelöst durch immunologische Prozesse, beeinflussen die Insulinempfindlichkeit und tragen zur Krankheitsprogression bei. Diese Entzündungen entstehen häufig als Reaktion auf Stressfaktoren wie ungesunde Ernährungsgewohnheiten und bewegungsarmen Lebensstil. Das Immunsystem, normalerweise unser Schutz vor Infektionen, gerät aus dem Gleichgewicht und führt zu einer dauerhaften, schädlichen Entzündungsreaktion, die die Insulinwirkung beeinträchtigt.
Von dieser Erkenntnis ausgehend, ergibt sich ein interessanter therapeutischer Ansatz: die gezielte Modulation des Immunsystems soll die Entzündungsprozesse regulieren und so die Insulinsensitivität verbessern. Hier kommt die Mikroimmuntherapie ins Spiel. Diese innovative Therapieform hat das Potenzial, übermäßige Entzündungsreaktionen zu dämpfen und die Immunhomöostase wiederherzustellen. Durch eine verbesserte Immunfunktion kann der Blutzuckerspiegel effektiver kontrolliert werden, was das Risiko von Diabetes-Komplikationen reduziert. Diese integrative Behandlung, kombiniert mit einer gesunden Lebensweise, bietet vielversprechende Möglichkeiten, die Ausbreitung von Typ-2-Diabetes einzudämmen und die Lebensqualität der Betroffenen zu verbessern.
2. Herz-Kreislauf-Erkrankungen
Ein bedrohlicher Spitzenreiter: Warum Herzkrankheiten an der Spitze der Statistik stehen
Herz-Kreislauf-Erkrankungen (HKE) stehen unangefochten an der Spitze der weltweiten Todesursachen, mit erschreckenden 17,9 Millionen Todesfällen jährlich. Diese ernüchternde Zahl unterstreicht die Notwendigkeit, diese Krankheiten stärker in den Fokus der Präventions- und Behandlungsstrategien zu rücken. Ein Hauptfaktor vieler Herz-Kreislauf-Probleme ist die Arteriosklerose, die durch die Verhärtung und Verengung der Arterien gekennzeichnet ist. Ungesunde Ernährung, Bewegungsmangel und Rauchen sind die zentralen Lebensstilfaktoren, die diesen Prozess beschleunigen, indem sie zu einer Ansammlung von Plaques in den Arterien führen. Dies behindert den Blutfluss und erhöht signifikant das Risiko für schwerwiegende Ereignisse wie Herzinfarkte und Schlaganfälle.
Entzündungen als heimliche Saboteure: Wie das Immunsystem eingreift
Ein oft unterschätzter Aspekt bei Herz-Kreislauf-Erkrankungen sind die entzündlichen Prozesse, die das Immunsystem auslöst. Insbesondere bei der Arteriosklerose tragen Entzündungen maßgeblich zur Krankheitsprogression bei. Die Ansammlung von Lipiden in den Arterienwänden ruft Immunzellen auf den Plan, die in den betroffenen Regionen aktiv werden und instabile Plaques fördern. Diese instabilen Plaques sind besonders gefährlich, da sie zum Riss neigen und lebensbedrohliche Blutgerinnsel verursachen können.
Eine erfolgversprechende Strategie zur Bekämpfung dieser Erkrankungen könnte in der gezielten Modulation der Immunantwort liegen. Die Mikroimmuntherapie zielt darauf ab, diese überschießenden Entzündungsprozesse zu dämpfen und die allgemeine Gefäßgesundheit zu unterstützen. Durch die Reduktion von Entzündungen könnte das Risiko für Herzinfarkte und Schlaganfälle deutlich gesenkt werden. Wenn diese Therapie mit einer gesünderen Lebensweise kombiniert wird, bietet sie vielversprechende Chancen, die Verbreitung von Herz-Kreislauf-Erkrankungen wirksam einzudämmen und das Wohl der Betroffenen entscheidend zu verbessern.
3. Fettleibigkeit (Adipositas)
650 Millionen und wachsend: Warum Adipositas ein kritisches Thema ist
Fettleibigkeit oder Adipositas ist zu einem globalen Gesundheitsproblem geworden, das mittlerweile über 650 Millionen Erwachsene betrifft. Diese beeindruckende Zahl verdeutlicht die Dringlichkeit, mit der Prävention und Behandlung angegangen werden müssen. Adipositas resultiert häufig aus einem Ungleichgewicht zwischen Kalorienaufnahme und -verbrauch, begünstigt durch eine Kombination aus ungesunder Ernährung, Bewegungsmangel und genetischen Faktoren.
Dieses Übermaß an Körperfett ist nicht nur kosmetisch beunruhigend, sondern erhöht wiederum auch das Risiko für zahlreiche Begleiterkrankungen wie Typ-2-Diabetes, Herz-Kreislauf-Erkrankungen und bestimmte Krebsarten.
Das Immunsystem in Alarmbereitschaft: Die unsichtbare Last der Entzündung
Ein wesentlicher Aspekt von Fettleibigkeit ist der Einfluss auf das Immunsystem. Übergewichtige Menschen zeigen häufig chronisch erhöhte Entzündungsmarker – ein Zeichen für eine dauerhafte Aktivierung des Immunsystems. Diese Entzündungen wirken wie eine stille Belastung für den Körper und schwächen die Immunabwehr. Fettzellen, insbesondere aus dem viszeralen Fettgewebe, produzieren proinflammatorische Zytokine, die Entzündungsprozesse fördern und somit zur weiteren Verschlechterung der Gesundheitslage beitragen.
Angesichts dieser immunologischen Herausforderungen wird die Modulation der Immunantwort zu einem vielversprechenden Ansatz. Die Mikroimmuntherapie bietet hierbei eine Zielrichtung, die darauf abzielt, chronische Entzündungen zu reduzieren und die Immunregulation zu verbessern. Durch eine gezielte Eingrenzung der entzündlichen Prozesse kann das Risiko assoziierter Erkrankungen reduziert werden, was langfristig den Gesundheitszustand und die Lebensqualität der Betroffenen verbessert. In Kombination mit Änderungen des Lebensstils, wie einer gesünderen Ernährung und mehr körperlicher Aktivität, kann die Mikroimmuntherapie ein hilfreicher Baustein sein, um der Adipositas-Epidemie entgegenzuwirken.
4. Chronische Atemwegserkrankungen (COPD, Asthma)
Millionen von Leben im Atem gehalten: Die globale Belastung durch COPD und Asthma
In der heutigen, schnelllebigen Welt sind chronische Atemwegserkrankungen wie COPD (Chronisch obstruktive Lungenerkrankung) und Asthma zu bedeutenden Gesundheitsproblemen geworden. COPD verursacht jährlich etwa 3,23 Millionen Todesfälle, während Asthma etwa 235 Millionen Menschen weltweit betrifft. Diese Krankheiten reflektieren oft die negativen Auswirkungen unserer modernen Lebensumstände.
Luftverschmutzung durch Industrieabgase, städtischer Smog und der Anstieg von Allergenen in der Luft tragen entscheidend zur Verschlechterung von Atemwegserkrankungen bei. Hinzu kommt der fortwährende Konsum von Tabakprodukten, der in vielen Teilen der Welt trotz gesundheitlicher Aufklärung nach wie vor hoch ist. Diese Faktoren, zusammen mit einer genetischen Anfälligkeit und dem Klima der heutigen Umwelt, machen chronische Atemwegserkrankungen zu einer der größten Herausforderungen im Gesundheitswesen des 21. Jahrhunderts.
Immunsystem auf dem Prüfstand: Die stille Macht der Entzündung
Im Zentrum dieser Erkrankungen steht das Immunsystem, das maßgeblich zur Entstehung und zum Fortschritt chronischer Atemwegserkrankungen beiträgt. Die Atemwege von Betroffenen sind häufig chronisch entzündet, was zu wiederkehrenden Symptomen wie Atemnot, Husten und vermehrter Schleimbildung führt. Diese Entzündungen werden oft durch eine fehlgeleitete Immunantwort ausgelöst, die die Schleimhäute der Atemwege angreift und eine dauerhafte Entzündungslage erzeugt. Dieses anhaltende immunologische Ungleichgewicht kann die Lungenfunktion schrittweise verschlechtern.
Die Möglichkeit, diese pathologischen Entzündungen zu regulieren, bietet Hoffnung und zeichnet neue Wege in der Behandlung. Die Mikroimmuntherapie konzentriert sich darauf, die überschießende Entzündungsreaktion in den Atemwegen zu modulieren und so das Immunsystem ins Gleichgewicht zu bringen. Durch die Reduzierung der Entzündungen können Symptome besser kontrolliert, Exazerbationen verhindert und die allgemeine Lebensqualität der Patienten verbessert werden. In Kombination mit konventionellen Therapien und einem angepassten Lebensstil kann die Mikroimmuntherapie einen wertvollen Beitrag zur langfristigen Kontrolle und Verbesserung der Krankheitsverläufe leisten.
Quelle: DAK
Erhebung durch: IGES
Name der Erhebung: DAK – Gesundheitsreport 2025
Veröffentlicht durch: DAK
Herkunftsverweis: DAK – Gesundheitsreport 2025, Seite 26
Veröffentlichungsdatum: Juli 2025
5. Metabolisches Syndrom
Eine tickende Zeitbombe: Warum das metabolische Syndrom zunimmt
Das metabolische Syndrom ist ein zunehmend verbreitetes Gesundheitsproblem, das 20-30 % der Erwachsenen in Deutschland betrifft. In den USA liegt die Prävalenz bei etwa 34%. Es stellt eine Komplexität von Risikofaktoren dar, die das Risiko für ernsthafte gesundheitliche Komplikationen erhöhen, darunter Herz-Kreislauf-Erkrankungen und Typ-2-Diabetes. Diese Faktoren umfassen abdominale Adipositas, erhöhte Blutzuckerwerte, dyslipidämische Blutwerte und Bluthochdruck. In der modernen Lebenswelt, geprägt von einer Überflussgesellschaft, ist das metabolische Syndrom oft die Folge von ungesunden Ernährungsgewohnheiten, Bewegungsmangel und Stress, die sich ungünstig auf das Körpergewicht und den Stoffwechsel auswirken. Die allgegenwärtige Verfügbarkeit hochkalorischer Nahrungsmittel, kombiniert mit einem sitzenden Lebensstil, hat dazu geführt, dass immer mehr Menschen in die Kategorie des metabolischen Syndroms fallen.
Das Immunsystem im Gleichgewicht halten: Den entzündlichen Kreislauf durchbrechen
Eine zentrale Rolle beim metabolischen Syndrom spielt das Immunsystem, das über systemische Entzündungsprozesse zur Krankheitsprogression beiträgt. Diese niedriggradigen, chronischen Entzündungen verstärken die Insulinresistenz und fördern die Atherosklerose, was das Risiko für Diabetes und Herz-Kreislauf-Erkrankungen weiter erhöht. Die ständige Aktivierung des Immunsystems durch entzündliche Abwehrmechanismen kann daher als Schlüsselfaktor im Fortschreiten des metabolischen Syndroms angesehen werden.
Hier setzt die Mikroimmuntherapie an, die darauf abzielt, die Immunhomöostase zu fördern und systemische Entzündungen zu reduzieren. Durch die Unterstützung des körpereigenen Gleichgewichts der Immunantwort können die negativen Auswirkungen chronischer Entzündungen eingedämmt werden. Die Reduktion systemischer Entzündungen bietet die Möglichkeit, die Risikofaktoren des metabolischen Syndroms besser zu kontrollieren und so die Wahrscheinlichkeit schwerwiegender Folgeerkrankungen zu verringern. In Verbindung mit Lebensstiländerungen wie gesunder Ernährung und regelmäßiger körperlicher Aktivität kann die Mikroimmuntherapie ein entscheidender Faktor sein, um das metabolische Syndrom in den Griff zu bekommen und die Lebensqualität der Betroffenen zu erhöhen.
6. Autoimmunerkrankungen
Autoimmunerkrankungen: Ein wachsendes Gesundheitsproblem
Autoimmunerkrankungen betreffen eine erhebliche Anzahl der Bevölkerung in Deutschland, wobei schätzungsweise rund 5 bis 8 % der Menschen an einer Form von Autoimmunerkrankung leiden. Diese komplexe Gruppe von Erkrankungen entsteht, wenn das Immunsystem irrtümlich körpereigenes Gewebe angreift und dabei chronische Entzündungen verursacht, die vielfältige Organe und Systeme betreffen können.
Häufige Beispiele für Autoimmunerkrankungen:
- Schuppenflechte (Psoriasis): Eine dermatologische Erkrankung, die sich durch schuppige Hautausschläge äußert.
- Rheumatoide Arthritis: Eine Erkrankung, die vorwiegend die Gelenke angreift und zu Schmerz und Schwellungen führt.
- Hashimoto-Thyreoiditis: Eine Schilddrüsenerkrankung, die vor allem bei Frauen auftritt.
- Typ-1-Diabetes: Eine Stoffwechselerkrankung, bei der die Insulinproduktion der Bauchspeicheldrüse beeinträchtigt ist.
- Morbus Crohn und Colitis ulcerosa: Chronisch-entzündliche Darmerkrankungen.
- Zöliakie: Eine chronische Entzündung der Dünndarmschleimhaut als Reaktion auf den Verzehr von Gluten.
- Lupus erythematodes: Eine systemische Erkrankung mit potenzieller Beteiligung von Haut, Gelenken und inneren Organen.
- Multiple Sklerose (MS): Eine neurologische Erkrankung, die das zentrale Nervensystem betrifft.
- Allergische Erkrankungen: Allergien sind das Ergebnis von Überreaktionen des Immunsystems auf normalerweise harmlose Substanzen.
Ein immunologisches Missverständnis: Wenn der Körper die Kontrolle verliert
Autoimmunerkrankungen stellen eine eigentümliche Herausforderung dar, bei der das Immunsystem, unser primärer Verteidigungsmechanismus gegen äußere Bedrohungen, aus dem Gleichgewicht geraten ist. Statt Eindringlinge wie Viren oder Bakterien zu bekämpfen, richtet sich das Immunsystem in einem fatalen Missverständnis gegen den eigenen Körper. Diese verirrte Abwehrreaktion führt zu anhaltenden Entzündungen, die Schmerzen, Schwellungen und Gewebeschäden verursachen, und beeinträchtigt langfristig das Wohlbefinden und die Lebensqualität der Betroffenen. Dieser ständige innere Kampf schwächt nicht nur den Körper physisch, sondern hinterlässt auch psychische und soziale Spuren.
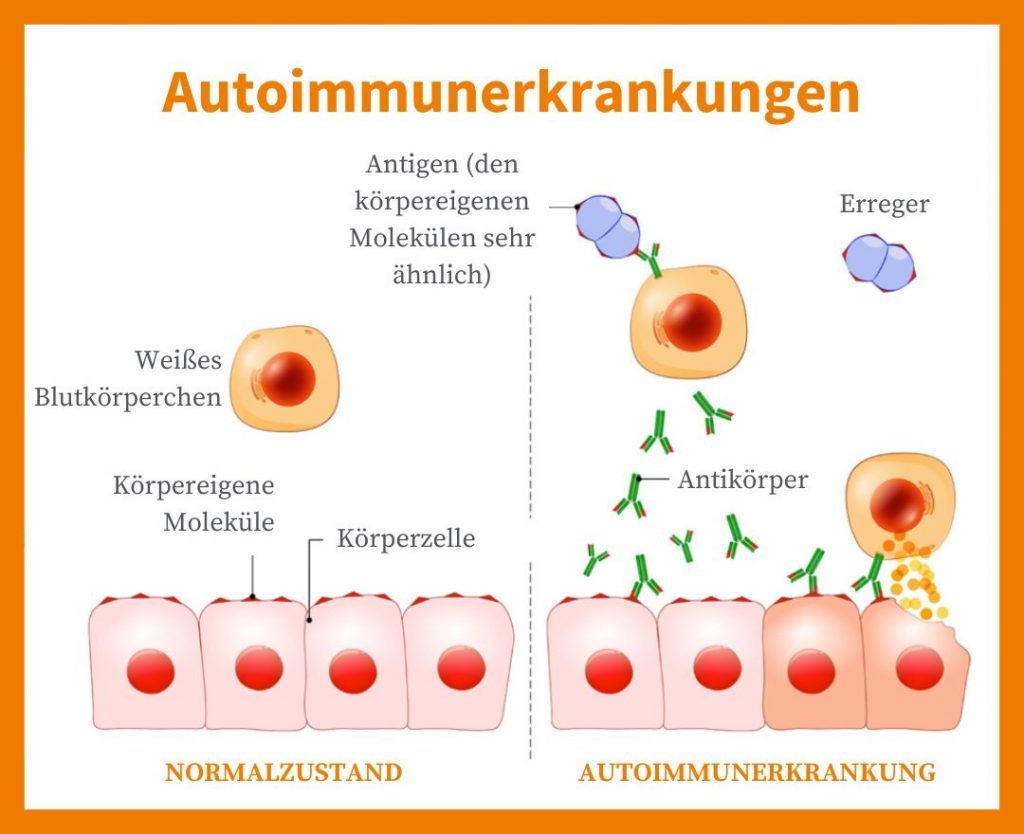
Die Mikroimmuntherapie zielt darauf ab, diese immunologischen Fehlsteuerungen gezielt zu korrigieren. Anders als aggressive Therapieansätze, die das Immunsystem unterdrücken, verfolgt die Mikroimmuntherapie einen sanften Weg: Sie hat das Ziel, die überaktive Immunantwort zu modulieren und die Toleranz gegenüber dem eigenen Gewebe zu fördern. Durch die schrittweise und spezifische Modulation der Immunreaktionen möchte die Mikroimmuntherapie die Entzündungsaktivität wirksam reduzieren. Dies führt nicht nur zur Linderung der Symptome, sondern verlangsamt auch den Fortschritt der Erkrankung, indem es den Autoaggressionsprozess reguliert.
Die Mikroimmuntherapie bietet den Vorteil, in Kombination mit konventionellen Behandlungsansätzen eingesetzt werden zu können. Diese synergistische Wirkung steigert die Wirksamkeit vorhandener Therapien und reduziert gleichzeitig das Risiko unerwünschter Nebenwirkungen. Das übergeordnete Ziel dieser Therapie ist es, eine harmonische Balance im Immunsystem zu schaffen, in der es seine schützende Funktion wahrnehmen kann, ohne den Körper als Feind zu betrachten. Die Kunst besteht darin, das Immunsystem „umzuerziehen“, sodass es in einen Zustand zurückkehren kann, in dem es zwischen Selbst und Fremd klar unterscheiden kann.
Diese innovative Herangehensweise eröffnet neue Perspektiven für Betroffene, ihre Lebensqualität deutlich zu verbessern und die Kontrolle über ihre Gesundheit zurückzuerlangen. Indem sie die zugrunde liegende Immunstörung adressiert, bietet die Mikroimmuntherapie nicht nur symptomatische Linderung, sondern eine nachhaltige Lösung, um das Gleichgewicht im Körper wiederherzustellen.
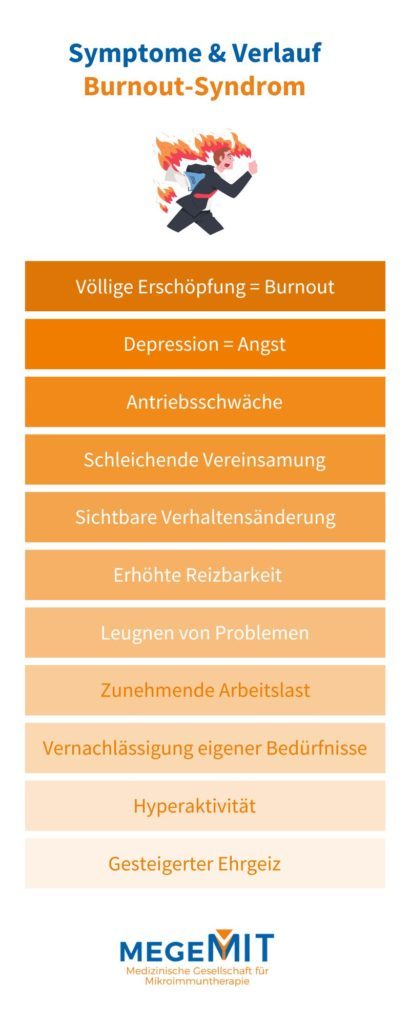
7. Depression und psychische Erkrankungen
Depressionen im Kontext moderner Lebensumstände: Eine Antwort auf steigenden Druck
Die weltweite Zunahme von Depressionen korreliert stark mit den Herausforderungen und dem Druck, die mit modernen Lebensumständen verbunden sind. Neueste Zahlen der Weltgesundheitsorganisation (WHO) sprechen von rund 332 Millionen Betroffenen im Jahr 2025. In Deutschland sind schätzungsweise über 5,3 Millionen Erwachsene betroffen, was die immense Tragweite dieser Problematik verdeutlicht. In der heutigen Gesellschaft stehen viele Menschen unter einem ständigen Leistungsdruck, sei es am Arbeitsplatz, in der Schule oder im sozialen Umfeld. Diese Erwartungen tragen erheblich zur Entstehung und Verschärfung von Stress und Burnout bei, die beide als Katalysatoren für depressive Zustände fungieren.
Einflussfaktoren der modernen Welt:
- Leistungsdruck und Konkurrenz: Die Anforderungen in der Arbeitswelt werden immer intensiver. Der Druck, ständig Leistung zu erbringen und sich in einer konkurrenzbetonten Umgebung zu behaupten, führt zu Stress und kann die psychische Gesundheit beeinträchtigen.
- Digitalisierung und ständige Erreichbarkeit: Mit der fortschreitenden Digitalisierung hat sich die Grenze zwischen Arbeit und Privatleben zunehmend verwischt. Die ständige Erreichbarkeit durch Smartphones und E-Mails erhöht das Stresslevel und führt häufig zu einer Überlastung.
- Soziale Medien: Obwohl soziale Medien eine Möglichkeit zur Vernetzung bieten, tragen sie auch zum sozialen Vergleich und zur verstärkten Selbstkritik bei, was das Risiko für Depressionen erhöhen kann. Die Präsenz in sozialen Medien kann unrealistische Vorstellungen von Erfolg und Glück vermitteln, die schwer zu erreichen sind.
- Urbanisierung und Entfremdung: Das Leben in städtischen Umgebungen, oft isoliert von familiären Netzwerken, kann das Gefühl der Entfremdung verstärken. Fehlende soziale Unterstützung und Einsamkeit sind bedeutende Risikofaktoren für die Entwicklung von Depressionen.
- Wirtschaftliche Unsicherheit: In vielen Teilen der Welt führt die wirtschaftliche Unsicherheit zu einem anhaltenden Gefühl von Instabilität, das Sorgen und Ängste hervorruft. Arbeitslosigkeit und finanzielle Probleme sind direkte Stressoren, die Depressionen begünstigen können.

Zu mehr Wohlbefinden – über eine gesunde Immunbalance
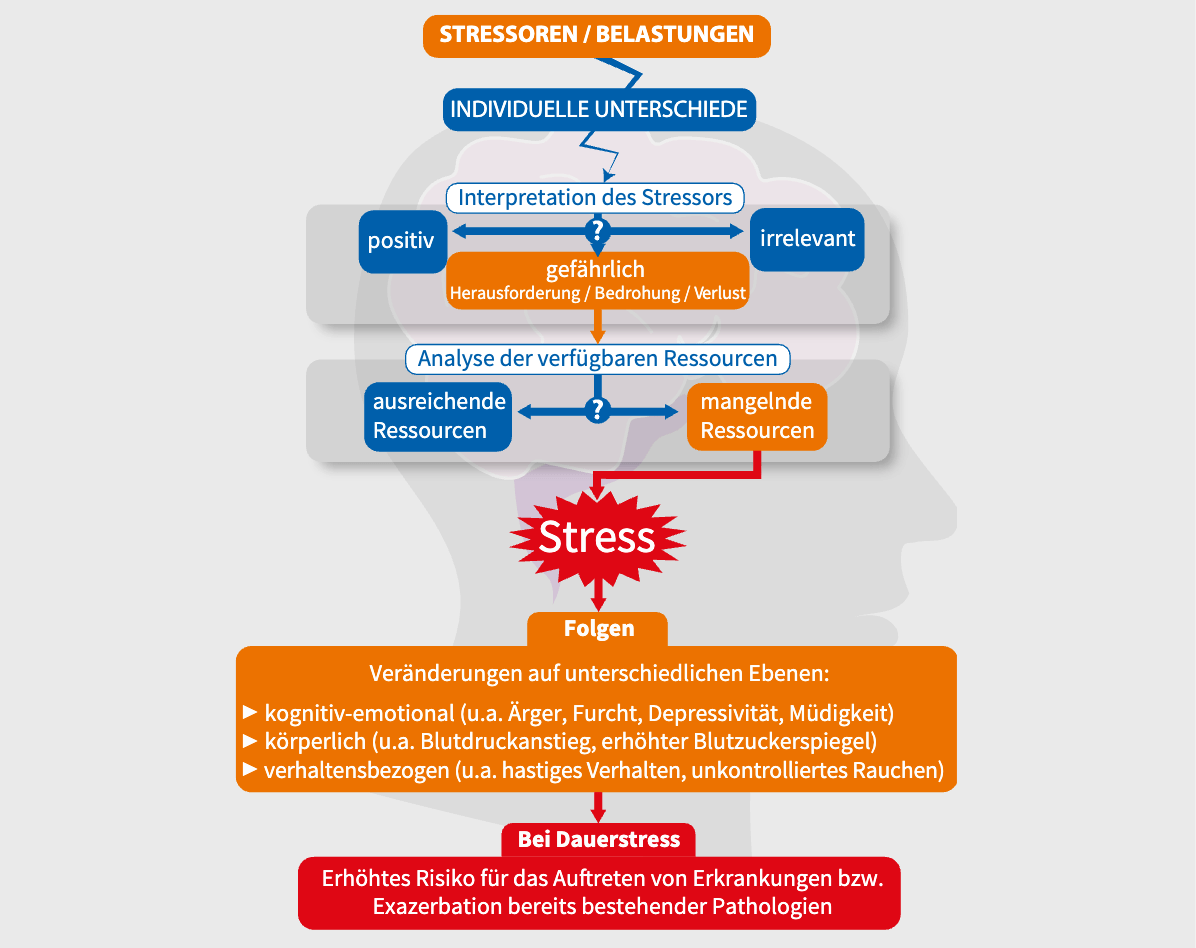
Ein oft übersehener Faktor in der Pathophysiologie von Depressionen ist die Rolle des Immunsystems. Forschungen haben gezeigt, dass chronisch erhöhter Stress und damit verbundene Entzündungsreaktionen das Risiko für die Entwicklung von Depressionen erheblich erhöhen können. Der Zusammenhang zwischen dem Gehirn und dem Immunsystem verläuft bidirektional: Stress kann die Immunantwort beeinflussen, während entzündliche Prozesse die chemische Balance im Gehirn verändern können, was zu Symptomen von Depressionen führen kann.
In diesem Kontext tritt die Mikroimmuntherapie als vielversprechender Ansatz hervor. Sie zielt darauf ab, den Immun- und Entzündungsstatus positiv zu modulieren, was zur Minderung von Stressreaktionen und zur Unterstützung der psychischen Gesundheit beitragen kann. Die Mikroimmuntherapie wirkt durch die Verwendung von niedrig dosierten Immunbotenstoffen, die darauf abzielen, entzündungsfördernde Prozesse zu regulieren und das Immunsystem wieder ins Gleichgewicht zu bringen. Eine solche Modulation kann nicht nur die körperlichen Symptome von Depressionen lindern, sondern auch einen positiven Einfluss auf das emotionale Wohlbefinden und die Resilienz gegen Stressfaktoren haben.
Das Ziel dieses therapeutischen Ansatzes ist es, die natürliche Kommunikation zwischen Immunsystem und Gehirn zu unterstützen, um eine stabile und gesunde psychische Verfassung zu fördern. Diese innovative Therapie könnte somit eine wichtige Rolle in der ganzheitlichen Behandlung von Depressionen spielen, indem sie auf die biologischen Ursachen abzielt, die über die bloße Symptomlinderung hinausgehen.
8. Krebserkrankungen
Krebserkrankungen: Eine globale Herausforderung im Zusammenspiel mit dem Immunsystem
Krebserkrankungen stellen eine der größten gesundheitlichen Herausforderungen der heutigen Zeit dar. Das Robert Koch-Institut geht davon aus, dass sich die Zahl der Krebsfälle in Deutschland vor allem wegen des demografischen Wandels bis 2030 um rund 23 Prozent erhöhen wird. Steigende Fallzahlen gibt es dem Deutschen Krebsforschungszentrum zufolge unter anderem bei Leberkrebs. Gründe für diese Entwicklung seien starkes Übergewicht (Adipositas) und die dadurch entstehenden Stoffwechselerkrankungen wie zum Beispiel Diabetes. Diese beeindruckende Zahl verdeutlicht, wie weit verbreitet und kritisch diese Erkrankung ist. Selbstverständlich ist Krebs nicht einfach nur eine Lifestyle-Erkrankung. Doch das Risiko, an einer Krebserkrankung zu leiden, ist größer, wenn wir einen ungesunden Lebensstil pflegen. Laut dem Länderprofil Krebs 2025 (European Cancer Inequalities Registry) sind Tabak und Alkohol bedeutende Krebsrisikofaktoren in Deutschland. Dabei ist Krebs nicht nur eine Gruppe von Krankheiten, die unkontrolliertes Zellwachstum umfassen, sondern auch eine Erkrankung, bei der das Immunsystem eine entscheidende Rolle spielt.
Das Immunsystem: Eine doppelte Rolle in der Tumorbiologie
Das Immunsystem hat eine zweifache Funktion, wenn es um Krebs geht. Einerseits ist es maßgeblich an der Erkennung und Beseitigung von Tumorzellen beteiligt. Die Fähigkeit des Immunsystems, veränderte Zellen zu erkennen und zu zerstören, bildet eine natürliche Barriere gegen Krebs. Andererseits können Tumore Mechanismen entwickeln, um das Immunsystem zu überlisten oder zu unterdrücken, wodurch sie ungestört wachsen können. Diese Fähigkeit, sich dem Immunsystem zu entziehen, stellt eine erhebliche Herausforderung in der Behandlung dar.
Mikroimmuntherapie als ergänzender Therapieansatz bei Krebs
In diesem komplexen Umfeld kommt die Mikroimmuntherapie ins Spiel, die darauf abzielt, die körpereigenen Abwehrmechanismen gegen Tumorzellen zu unterstützen und eine modulierte Immunantwort zu fördern.
- Unterstützung der Tumorerkennung: Die Mikroimmuntherapie kann die Fähigkeit des Immunsystems verbessern, Tumorzellen zu erkennen und anzugreifen, indem spezifische Immunbotenstoffe eingesetzt werden, die die natürliche Antitumoraktivität stimulieren.
- Modulation der Immunantwort: Bei Krebserkrankungen ist es essentiell, die Immunantwort zu modulieren, um ein Gleichgewicht zwischen Angriff und Schutz zu erreichen. Die Mikroimmuntherapie zielt darauf ab, die immunologische Kontrolle über Tumorwachstum wiederherzustellen, indem sie entzündungsfördernde und unterdrückende Immunwege ausgleicht.
- Ergänzung bestehender Therapien: Durch die Zusammenarbeit mit etablierten Therapieformen, wie Chemotherapie oder Strahlentherapie, kann die Mikroimmuntherapie helfen, deren Effektivität zu steigern und gleichzeitig das Nebenwirkungsprofil zu verbessern.
Die Rolle des Immunsystems in der Bekämpfung von Krebs ist komplex und entscheidend. Die Mikroimmuntherapie bietet einen innovativen Ansatz, indem sie die natürlichen Abwehrmechanismen des Körpers stärkt und das Immunsystem zur effizienten Tumorabwehr anregen soll. Durch die gezielte Modulation der Immunantwort kann diese Therapieform eine wertvolle Ergänzung zu bestehenden Krebstherapien sein, mit dem Ziel, die Therapieergebnisse zu verbessern und die Lebensqualität der Betroffenen zu erhöhen.
 Mehr Infografiken finden Sie bei Statista
Mehr Infografiken finden Sie bei Statista
Fazit: Die Bedeutung der Immunbalance und das Potenzial der Mikroimmuntherapie
In den acht Kapiteln, die wir behandelt haben, zeigt sich die zentrale Rolle des Immunsystems bei einer Vielzahl von Erkrankungen, von Autoimmunerkrankungen wie Allergien bis hin zu psychischen Störungen und Krebserkrankungen. Bei jeder dieser Erkrankungen spielt das Immunsystem eine duale Rolle: Es kann sowohl der Verteidiger als auch, im Falle einer Dysregulation, der Verursacher von Gesundheitsproblemen sein.
Die Aufrechterhaltung der Immunbalance ist entscheidend, um Gesundheit und Wohlbefinden zu fördern. Ein ausgewogenes Immunsystem kann nicht nur effizient gegen Infektionen und Krankheiten schützen, sondern auch überreaktive Prozesse eindämmen, die zu chronischen Erkrankungen führen. Eine unzureichende oder übermäßige Immunantwort kann hingegen zu einer Vielzahl von pathologischen Zuständen beitragen.
Die Mikroimmuntherapie bietet die Möglichkeit, das Immunsystem gezielt zu modulieren. Durch den Einsatz niedrig dosierter Immunbotenstoffe wird angestrebt, die natürlichen Abwehrmechanismen zu unterstützen und die immunologischen Reaktionen so zu regulieren, dass ein gesundes Gleichgewicht gefördert wird.
Die Mikroimmuntherapie vereinigt das Wissen um die biochemischen Prozesse des Immunsystems mit einer sanften, aber effektiven Modulationsstrategie. Als ergänzende Maßnahme zu traditionellen Behandlungsansätzen hat sie das Potenzial, die Therapieergebnisse zu verbessern und die Lebensqualität der Betroffenen signifikant zu steigern.
Noch nicht genug?
Folge uns auf Deinem liebsten Socia-Media-Kanal und lerne mehr über Dein Immunsystem, die Wichtigkeit der Immunbalance sowie die Möglichkeiten der Mikroimmuntherapie.
Quellen ::::::
1. Typ-2-Diabetes:
Quelle: Weltgesundheitsorganisation (WHO). Bericht über globale Diabetes-Statistiken.
2. Herz-Kreislauf-Erkrankungen:
Quelle: Weltgesundheitsorganisation (WHO). Global Health Estimates und Berichte der American Heart Association (AHA).
3. Fettleibigkeit (Adipositas):
Quelle: Weltgesundheitsorganisation (WHO). Global Health Observatory-Datenbank, sowie Berichte vom National Institute of Health (NIH).
4. Chronische Atemwegserkrankungen (COPD, Asthma):
Quelle: Global Burden of Disease Study und Berichte der Weltgesundheitsorganisation (WHO).
5. Metabolisches Syndrom:
Quelle: Centers for Disease Control and Prevention (CDC) und National Health and Nutrition Examination Survey (NHANES) Daten in den USA.
6. Autoimmunerkrankungen:
Quelle: National Institutes of Health (NIH) und Berichte spezialisierter Gesundheitsorganisationen je nach spezifischer Krankheit.
7. Depression und psychische Erkrankungen:
Quelle: Weltgesundheitsorganisation (WHO) und Berichte der World Mental Health Survey Initiative.
8. Krebserkrankungen:
Quelle: Globocan 2020: Globale Krebsstatistiken veröffentlicht von der International Agency for Research on Cancer (IARC), einer WHO-Spezialagentur.
Kontaktiere die MeGeMIT bei Fragen zur Mikroimmuntherapie. Bitte beachte: Die getroffenen Aussagen zu Indikationen und Wirksamkeit beruhen auf den Erfahrungen der praktizierenden Mikroimmuntherapeuten.
Bild: © CANVA
letzte Aktualisierung: 18.11.25






























 Kennst Du das: Eigentlich warst Du immer ein fröhlicher, motivierter und ausgeglichener Mensch, doch seit den Wechseljahren leidest Du unter Stimmungsschwankungen, Antriebslosigkeit oder gar depressiven Verstimmungen? Damit bist Du nicht allein. Schätzungen gehen davon aus, dass etwa 60 bis 70 Prozent der Frauen in den Wechseljahren unter bestimmten Beschwerden leiden. Dazu gehören neben Hitzewallungen, Schlafstörungen oder Appetitlosigkeit auch schwerwiegende Formen wie Depressionen in den Wechseljahren.
Kennst Du das: Eigentlich warst Du immer ein fröhlicher, motivierter und ausgeglichener Mensch, doch seit den Wechseljahren leidest Du unter Stimmungsschwankungen, Antriebslosigkeit oder gar depressiven Verstimmungen? Damit bist Du nicht allein. Schätzungen gehen davon aus, dass etwa 60 bis 70 Prozent der Frauen in den Wechseljahren unter bestimmten Beschwerden leiden. Dazu gehören neben Hitzewallungen, Schlafstörungen oder Appetitlosigkeit auch schwerwiegende Formen wie Depressionen in den Wechseljahren.


 Lachen, spielen, entdecken, herumtollen, kreativ sein – die kindliche Lebensphase wird häufig mit vielen positiven Eigenschaften und Unbeschwertheit in Verbindung gesetzt. Für eine optimale Entwicklung spielen die Reize und Beschäftigungen in diesem Abschnitt eine entscheidende Rolle. Doch nicht jedes Kind wächst in einem liebevollen und behüteten Umfeld auf. Gewalt, Misshandlungen, andauernder familiärer Streit, zerrüttete Familienverhältnisse, frühe Verluste, schwere Erkrankungen oder Krieg und Flucht können ein Trauma bei Kindern auslösen.
Lachen, spielen, entdecken, herumtollen, kreativ sein – die kindliche Lebensphase wird häufig mit vielen positiven Eigenschaften und Unbeschwertheit in Verbindung gesetzt. Für eine optimale Entwicklung spielen die Reize und Beschäftigungen in diesem Abschnitt eine entscheidende Rolle. Doch nicht jedes Kind wächst in einem liebevollen und behüteten Umfeld auf. Gewalt, Misshandlungen, andauernder familiärer Streit, zerrüttete Familienverhältnisse, frühe Verluste, schwere Erkrankungen oder Krieg und Flucht können ein Trauma bei Kindern auslösen. 

 Hashtags wie #nichtgenesen #longcovid #genesenabernichtgesund füllen nach wie vor die Kanäle der Sozialen Medien. Zu Recht – schließlich leiden aktuell rund 65 Millionen Menschen an Long COVID.
Hashtags wie #nichtgenesen #longcovid #genesenabernichtgesund füllen nach wie vor die Kanäle der Sozialen Medien. Zu Recht – schließlich leiden aktuell rund 65 Millionen Menschen an Long COVID.


 Das Thema Corona-Pandemie begleitet das alltägliche Leben nun schon sehr lange. Es hat sich vieles ereignet und stetig werden neue Erkenntnisse gewonnen. Es sind noch lange nicht alle Facetten der Erkrankung und der Nachwirkungen wie etwa Long COVID erfasst, doch die Forschung und die Medizin beschäftigen sich weiterhin mit Details und Auswirkungen, die COVID-19 auf das Leben und die Gesundheit hat. Einer dieser Aspekte ist die Frage, ob es zu Depressionen nach Corona kommen kann.
Das Thema Corona-Pandemie begleitet das alltägliche Leben nun schon sehr lange. Es hat sich vieles ereignet und stetig werden neue Erkenntnisse gewonnen. Es sind noch lange nicht alle Facetten der Erkrankung und der Nachwirkungen wie etwa Long COVID erfasst, doch die Forschung und die Medizin beschäftigen sich weiterhin mit Details und Auswirkungen, die COVID-19 auf das Leben und die Gesundheit hat. Einer dieser Aspekte ist die Frage, ob es zu Depressionen nach Corona kommen kann.





 Sie sind fester Bestandteil im Leben einer jeden Frau, haben aber häufig einen negativen Ruf: die sogenannten Wechseljahre. Oftmals werden sie mit unangenehmen Veränderungen und Beschwerden in Verbindung gebracht, beispielsweise mit Hitzewallungen, Schlafstörungen und Stimmungsschwankungen, die sogar zu depressiven Episoden werden können. Mit einem positiven Mindset und einfachen Verhaltensregeln können typische Wechseljahresbeschwerden für viele Frauen jedoch aktiv gelindert werden. Erfahre hier, wie Du möglichst unbeschwert durch die Wechseljahre kommst und Deine Gesundheit sowie Dein Immunsystem unterstützen kannst. Außerdem verraten wir Dir, wie die Mikroimmuntherapie bei Beschwerden und
Sie sind fester Bestandteil im Leben einer jeden Frau, haben aber häufig einen negativen Ruf: die sogenannten Wechseljahre. Oftmals werden sie mit unangenehmen Veränderungen und Beschwerden in Verbindung gebracht, beispielsweise mit Hitzewallungen, Schlafstörungen und Stimmungsschwankungen, die sogar zu depressiven Episoden werden können. Mit einem positiven Mindset und einfachen Verhaltensregeln können typische Wechseljahresbeschwerden für viele Frauen jedoch aktiv gelindert werden. Erfahre hier, wie Du möglichst unbeschwert durch die Wechseljahre kommst und Deine Gesundheit sowie Dein Immunsystem unterstützen kannst. Außerdem verraten wir Dir, wie die Mikroimmuntherapie bei Beschwerden und 