Am 29.Oktober ist Welt-Psoriasis-Tag. Ziel des Welt-Psoriasis-Tages ist, über die Erkrankung aufzuklären, umfassend zu informieren und somit ein größeres Bewusstsein zu schaffen. Die Therapiemöglichkeiten haben sich in den letzten Jahrzehnten verbessert und es ist heutzutage möglich, den Patienten und Patientinnen ein Plus an Lebensqualität zu sichern. Dennoch kennen viele Mitmenschen oder auch die Betroffenen selbst nicht alle Einzelheiten zur Erkrankung sowie zu den vielfältigen Therapiemöglichkeiten.
Psoriasis (Schuppenflechte) tritt meist in Schüben auf. Insbesondere zur Herbst- und Winterzeit bemerken viele Betroffene, dass sich die Beschwerden bei ihnen verstärken. Wie kann die Haut in der kühlen Jahreszeit unterstützt werden? Welche ergänzenden Therapien gibt es bei Psoriasis?
Was genau ist Psoriasis?
Psoriasis (Schuppenflechte) ist eine chronisch-entzündliche Erkrankung der Haut. Sie ist nicht ansteckend, wirkt aufgrund ihres auffälligen Erscheinungsbildes aber meist abschreckend auf Mitmenschen, weswegen Psoriasis-Betroffene häufig Ausgrenzung und Zurückweisung erfahren. Auch Scham spielt bei dem Erkrankungsbild eine große Rolle.
Der Grund für die Hauterkrankung ist eine autoimmune Systemerkrankung. Das bedeutet, dass der Körper seine Abwehrmechanismen gegen das eigene Gewebe richtet. Im gesunden Zustand sorgt das Immunsystem dafür, dass der Organismus vor schädlichen Eindringlingen bewahrt wird. Nachdem das Immunsystem die Erreger identifiziert hat, sendet es Botenstoffe aus, die Entzündungsprozesse in Gang setzen, um die Bakterien und Viren unschädlich zu machen und aus dem Körper zu entfernen. Liegt eine Störung im Immunsystem vor, kann sich solch eine Entzündung gegen die unterschiedlichsten Bereiche des Körpers richten und sich chronifizieren.
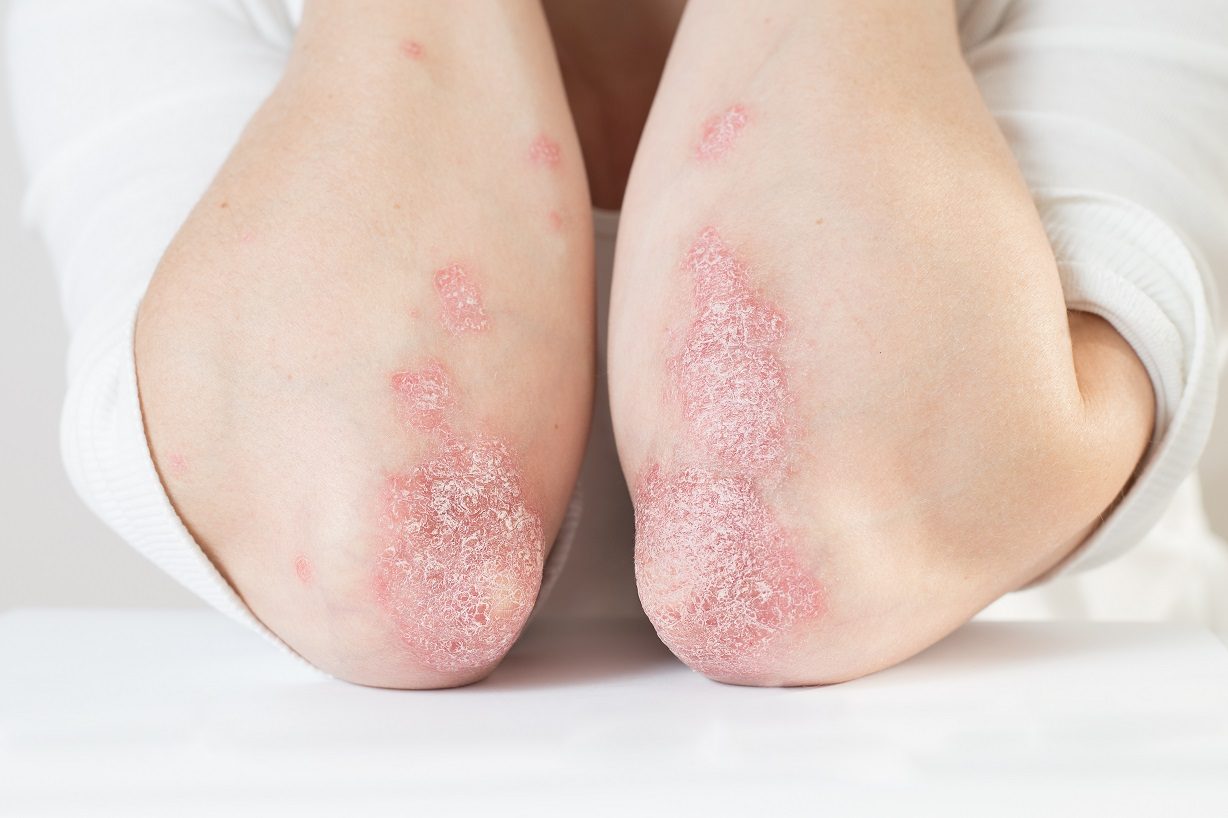
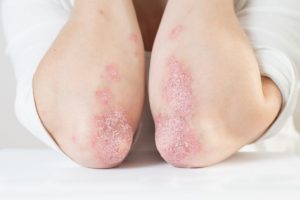
Bei einer Psoriasis ist dabei der Hauterneuerungsprozess gestört. Durch bislang ungeklärte Ursachen produziert der Körper viel zu schnell neue Hautzellen. Im gesunden Zustand dauert der Zyklus etwa 28 Tage, bei einem Psoriasis-Patienten sind es gerade einmal drei bis vier Tage. Dadurch reifen die Hautzellen nicht aus und lagern sich an, was sich wiederum in dem typischen Aussehen der silbrig-weißen Schuppen auf rot-entzündetem Untergrund widerspiegelt. Es kommt zu einer sogenannten überschießenden Verhornung (Plaques). Zudem leiden die Betroffenen meist unter starkem Juckreiz. Das Aufkratzen kann wiederum zu Wunden und weiteren Entzündungen oder sogar zu Infektionen führen.
Warum verstärken sich die Beschwerden im Winter?
Die trockenen, schuppigen und juckenden Hautstellen treten wie erwähnt in Schüben auf. Als verstärkende Auslöser gelten bei vielen Betroffenen Stress, hormonelle Umstellungen, Verletzungen der Haut (z. B. Schnittwunden oder Sonnenbrand), Kratzen oder andere mechanische Reizungen sowie bestimmte Medikamenteneinnahmen. Auch Infektionen können einen Psoriasis-Schub auslösen.
Im Winter bemerken viele Patienten und Patientinnen, dass sich die Psoriasis-Schübe verstärken. Das liegt zum einen an der geringeren Sonnenstrahlung in der kühleren Jahreszeit. Es trifft weniger UV-Strahlung auf die Haut. UV-Strahlung wirkt entzündungshemmend, weshalb Psoriasis-Betroffene im Sommer für gewöhnlich geringere Beschwerden und weniger Schübe haben. Zudem trocknet die Haut im Herbst und Winter schneller aus. Das liegt unter anderem an den klimatischen Veränderungen (z. B. stärkerer Wind, weniger Feuchtigkeit in der Luft) als auch an der trockenen Heizungsluft. Überdies kann der Wechsel von warmer Innenluft zu kalten Außentemperaturen und andersherum die Haut zusätzlich reizen.
Was kannst Du präventiv tun?
Um starker Schuppenflechte im Winter vorzubeugen, ist die geeignete Hautpflege ein guter Anfang. Für Patienten und Patientinnen mit Psoriasis eignen sich vor allem fettige Salben, die die Haut mit Feuchtigkeit und Lipiden versorgen und somit der Trockenheit und dem Juckreiz entgegenwirken. Zudem ziehen fettige Hautpflegeprodukte langsam ein und bleiben lange in der Haut, sodass sie langfristig gepflegt wird. Auch die richtige Kleidung kann helfen. So sollten die sensiblen und betroffenen Hautareale vor Kälte geschützt werden. Da Feuchtigkeit und Hitze aber ebenfalls die Haut reizen kann, sollte bei der Kleidung auch auf eine gute Luftzirkulation geachtet werden. Hierfür eignen sich atmungsaktive Stoffe.
Des Weiteren sollte die individuelle Psoriasis-Therapie sorgfältig eingehalten werden. Bei leichten Schüben helfen in der Regel spezielle Salben (z. B. Kortison). Bei mittelstarken oder schweren Schüben verordnen Ärzte und Ärztinnen meist Therapien mit UV-Licht, Medikamente oder Injektionen.
Zudem kann die Haut auch von innen mit Feuchtigkeit unterstützt werden. Psoriasis-Patienten sollten daher genügend trinken. Hierbei eignen sich vor allem Wasser und ungesüßte Tees. Da auch Stress ein großer Faktor bei Psoriasis ist, sollte zudem auf das gesundheitliche und seelische Wohl geachtet werden. Durch gezielte Entspannungsübungen und Ruhephasen kann Stress entgegengewirkt werden, was sich wiederum positiv auf die Erkrankung auswirkt.
Achte zudem darauf, wenig Alkohol zu trinken. Insbesondere während der Feiertage und um Neujahr herum bemerken viele Psoriasis-Patienten einen stärkeren Ausbruch der entzündlichen Erkrankung, nachdem sie zu den Feierlichkeiten mit Freunden und Familie getrunken haben. Auch Alkohol kann ein Trigger beziehungsweise Auslöser für die Entzündungsprozesse sein.
Führe ein Tagebuch!
Ein hilfreicher Tipp für Zeiten, in denen Sie intensiver mit Psoriasis zu tun haben und Schübe erleben, ist, Folgendes aufzuschreiben: Notiere, wann sich der Zustand der Haut verschlimmert hat und was Du zu dieser Zeit getan hast, was Du gegessen oder getrunken hast, welche Kleidung hast Du getragen, welche Besonderheiten sind Dir aufgefallen und welche Pflegeprodukte hast Du verwendet. Durch die Dokumentation können bestimmte Auslöser leichter identifiziert und zukünftig reduziert werden.
Wie hilft Dir die Mikroimmuntherapie bei Psoriasis?
Eine zusätzliche Maßnahme bietet die Mikroimmuntherapie. Sie unterstützt auf sanfte Weise das Immunsystem, um Störungen zu reduzieren, denn ein intaktes Immunsystem greift kein körpereigenes Gewebe an. Die Mikroimmuntherapie zielt unter anderem darauf, Entzündungsherde im Körper zu reduzieren, wodurch die Psoriasis-Schübe seltener auftreten und weniger intensiv ausfallen.
Die Mikroimmuntherapie kann sowohl präventiv als auch in akuten Fällen eingesetzt werden. Die genaue Anwendung bespricht Ihr Arzt oder Therapeut mit Ihnen. Da die Mikroimmuntherapie körpereigene Stoffe (u. a. Zytokine, Wachstumsfaktoren) verwendet, die zudem in sehr geringen Dosierungen (low doses und ultra-low doses) vorliegen, ist sie erfahrungsgemäß sehr gut verträglich. Sie kann ergänzend zu anderen Therapien eingesetzt werden. Negative Wechselwirkungen konnten bislang nicht beobachtet werden.
Kontaktiere die MeGeMIT bei Fragen zur Mikroimmuntherapie.
Bitte beachte: Die getroffenen Aussagen zu Indikationen und Wirksamkeit beruhen auf den Erfahrungen der praktizierenden Mikroimmuntherapeuten.
Bild: © SNAB – stock.adobe.com